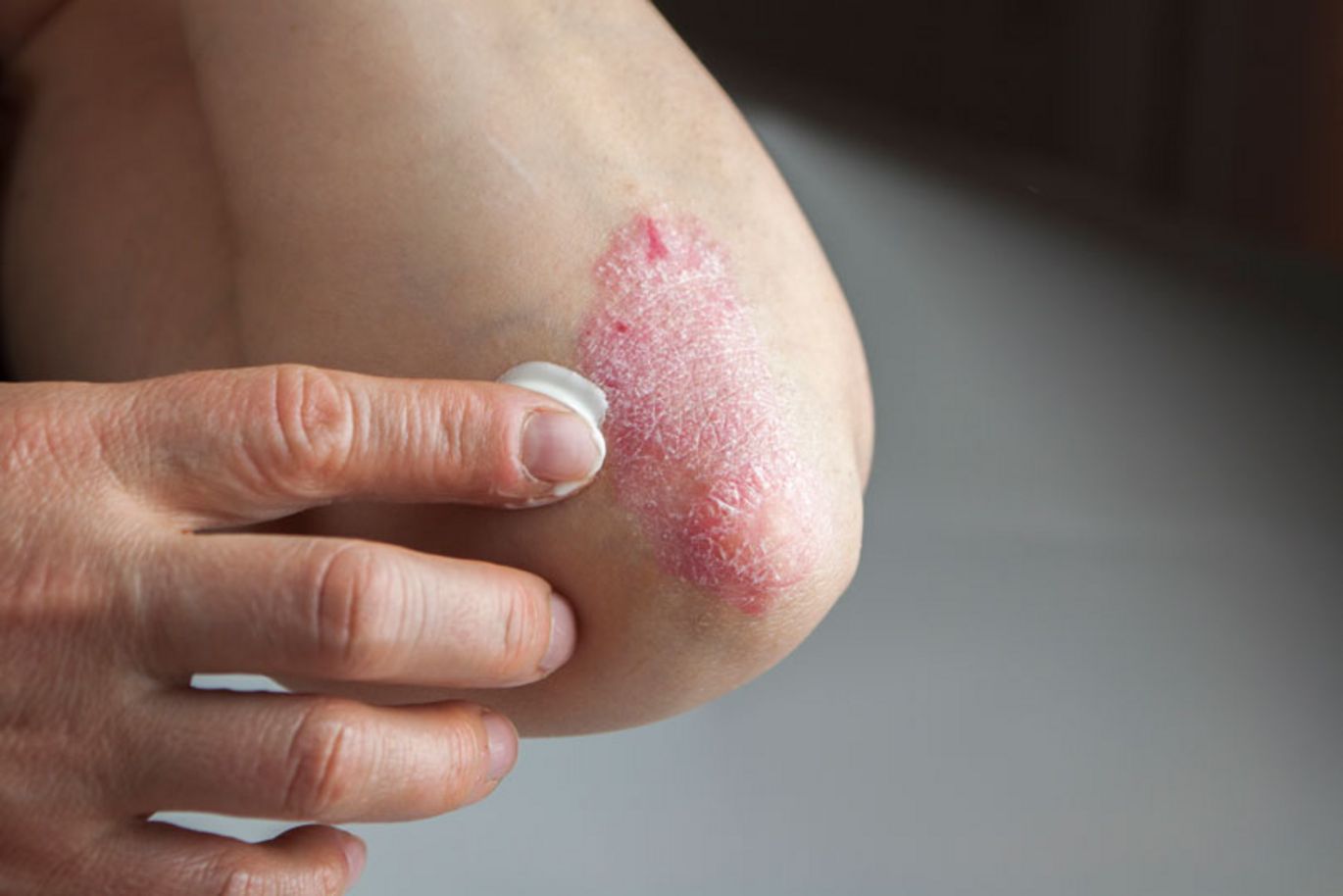
Schuppenflechte behandeln
Schuppenflechte äußerlich behandeln
Wann eignet sich eine äußerliche Therapie?
Die äußerliche Behandlung der SchuppenflechtePsoriasis. Chronisch-entzündliche Erkrankung, die zu den Systemerkrankungen zählt, da die Entzündung nicht nur die Haut, sondern den gesamten Körper betrifft., von Ärzt*innen auch als topische Therapie bezeichnet, eignet sich vor allem, wenn nur geringe Hautflächen erkrankt sind. Hat sich die PsoriasisSchuppenflechte. Chronisch-entzündliche Erkrankung , die zu den Systemerkrankungen zählt, da die Entzündung nicht nur die Haut, sondern den gesamten Körper betrifft. großflächig ausgebreitet oder spricht sie nicht ausreichend auf die äußerliche Behandlung an, kommt eine innerlich wirkende Therapie in Frage.
Moderne, nebenwirkungsarme, innere Therapien können heute auch bei schweren Formen innerhalb weniger Wochen eine sichtbare Besserung der Symptome erzielen und damit die Lebensqualität deutlich steigern.
Welche Behandlungsformen gibt es?
Verschiedene Wirkstoffe stehen in unterschiedlichen Formen bei SchuppenflechtePsoriasis. Chronisch-entzündliche Erkrankung, die zu den Systemerkrankungen zählt, da die Entzündung nicht nur die Haut, sondern den gesamten Körper betrifft. zur Verfügung, zum Beispiel als Salbe, Creme, Lotion, Gel und Schaum. Ebenso gibt es Badezusätze und Shampoos.
Wie lässt sich die äußerliche Behandlung vorbereiten?
Die Grundlage einer äußerlichen Behandlung bildet eine intensive Hautpflege. Dazu gehört, die Schuppen der betroffenen Hautstellen zu entfernen, damit die Wirkstoffe in tiefere Hautschichten dringen können. Um die Schuppen abzulösen, eignen sich Bäder und Salbenverbände mit Wirkstoffen wie Salicylsäure, Harnstoff oder Milchsäure.
Optionen der äußerlichen Behandlung
- Kortisonartige Präparate (Kortikoide)
Kortikoide sind künstlich hergestellte Abkömmlinge des körpereigenen Hormons Cortisol. Sie wirken hauptsächlich entzündungshemmend und hemmen den Juckreiz. Kortikoide zählen zu den am häufigsten eingesetzten und äußerlich wirksamsten Wirkstoffen. Daher werden sie vor allem bei hoher Entzündungsaktivität eingesetzt. Die Therapiedauer sollte aufgrund möglicher Nebenwirkungen auf wenige Wochen begrenzt werden. Werden Kortikoide zu lange und an den falschen Regionen angewendet, können sie Hautschäden verursachen. - Vitamin D3-Abkömmlinge
Diese Substanzen stammen chemisch vom Vitamin D3 ab. Sie hemmen das übermäßige Zellwachstum und den Entzündungsverlauf. Vitamin D3-Abkömmlinge können in der Langzeitbehandlung eingesetzt werden. Rund 30 bis 50 Prozent der Patienten erreichen nach vier- bis achtwöchiger Therapie eine weitgehende oder komplette Abheilung. Als unerwünschte Nebenwirkungen können Hautreizungen, Juckreiz und Rötungen auftreten; diese können vermieden werden, wenn Vitamin D3 in Kombination mit Kortikoiden angewendet wird. - Dithranol
Dieser Wirkstoff wird synthetisch aus dem früher häufig eingesetzten Teer gewonnen und hemmt die übermäßige Zellvermehrung. Dithranol zeigt in der Regel nach zwei bis drei Wochen erste Erfolge. Allerdings kann der Wirkstoff die Haut reizen. Ein weiterer Nachteil ist die mögliche Braunfärbung von Haut, Kleidung und Armaturen. Deshalb wird Dithranol heute vor allem bei (teil-)stationärer Behandlung eingesetzt. - Physikalische Therapie: Die UV-Bestrahlung
Die Bestrahlung mit Licht im ultravioletten Bereich (UVA und UVB) verringert die Entzündung und trägt dazu bei, das Zellwachstum zu normalisieren. Dabei kann die Haut durch verschiedene Badeoptionen vorbehandelt werden, um die benötigte UV-Bestrahlung so gering wie nötig zu halten (ambulante Bade-PUVA- und Balneo-Photo-Therapie). Die Bestrahlung erfolgt beim Hautarzt mit speziellen Lichtgeräten und wird dem individuellen Hauttyp und der Hautreaktion angepasst – sowohl zu Beginn als auch während der Behandlung.
Die Hautärztin oder der Hautarzt kann topische Behandlungen und UV-Therapie in bestimmten Fällen miteinander kombinieren. Diese Behandlungsoptionen können zudem einzelne Systemtherapien ergänzen.
Weitere Informationen zu äußeren Therapien bietet auch die Patient*innenleitlinie zur Behandlung der Psoriasis der Haut. Diese informiert über SchuppenflechtePsoriasis. Chronisch-entzündliche Erkrankung, die zu den Systemerkrankungen zählt, da die Entzündung nicht nur die Haut, sondern den gesamten Körper betrifft. (PsoriasisSchuppenflechte. Chronisch-entzündliche Erkrankung , die zu den Systemerkrankungen zählt, da die Entzündung nicht nur die Haut, sondern den gesamten Körper betrifft.) und moderne Therapien. Die Patient*innenleitlinie fasst allgemeinverständlich die wichtigsten Informationen der S3-Leitlinie zur Therapie der Psoriasis vulgaris zusammen, die Hautärztinnen und Hautärzte eine Entscheidungshilfe für die Auswahl einer geeigneten Therapie bietet. Die S 3-Leitlinie stellt den höchsten Grad wissenschaftlicher Erkenntnis dar: Sie wird auf der Basis von Expert*innenmeinungen und Studienergebnissen erarbeitet und regelmäßig aktualisiert.
Welche Behandlung sich für Sie eignet, besprechen Sie am besten mit Ihrer behandelnden Hautärztin oder Ihrem behandelnden Hautarzt. Sie haben noch keine Hautärztin oder keinen Hautarzt aufgesucht? Dann nutzen Sie unsere Hautärzt*innensuche und bereiten Sie sich mit unserem Leitfaden auf das Erstgespräch mit der Hautärztin oder dem Hautarzt vor.
Downloadmaterial
- Plaque-Psoriasis - mehr als eine Hautkrankheit
- Infografik - Mythen rund um die Schuppenflechte
- Patient*innenbroschüre „Leben mit Plaque Psoriasis“
- Leben mit Schuppenflechte
- living with psoriasis (Englisch)
- Schuppenflechte – erklären, erkennen, behandeln, informieren
- Schuppenflechte Arthritis Arthritis – erklären, erkennen, behandeln, informieren